روشهای بافتهدایتشده (GUIDED‑TISSUE PROCEDURES)
دو مشکل اصلی که در تمام انواع پیوند (گرافت) دیده میشود شامل موارد زیر است:
- نگهداری و شکلدهی ماده پیوندی
- جلوگیری از رشد درونتنی بافت فیبروزی در مرحله ترمیم
در هنگام قرار دادن گرافتهای ذرهای برای افزایش حجم برجستگیهای استخوان آلوئولار، معمولاً نیاز به نوعی ماده یا وسیلهٔ نگهدارنده وجود دارد تا شکل و اندازهٔ مطلوب این برجستگی تأمین شود. مواد مورد استفاده برای نگهداری و فرمدهی گرافت میتوانند در جلوگیری از نفوذ ناخواستهٔ بافت نرم طی دوران ترمیم نیز مؤثر باشند.
بازسازی استخوان با هدایت (Guided Bone Regeneration) فرآیندی است که اجازهٔ رشد استخوان را میدهد، در حالیکه از نفوذ بافت همبند فیبروزی و اپیتلیوم جلوگیری میکند. بسیاری از نقصهای استخوانی در صورتی که ورود بافت همبند از بافت نرم مجاور مهار شود، قادر به بازسازی خود با استخوان جدید هستند.
در این روش از یک مانع (Barrier) استفاده میشود که روی نقص استخوان قرار میگیرد تا از رشد بافت فیبروزی جلوگیری کند و در نتیجه، استخوان زیرِ مانع فرصت داشته باشد تا رشد کرده و نقص را پر کند.
این تکنیک بهویژه در درمان دهیسنس باکال کاربرد دارد، جایی که افزایش افقی استخوان در ناحیه لبی–باکال مورد نیاز است. بازسازی هدایتشده استخوان را میتوان همزمان با کاشت ایمپلنت یا پیش از مرحلهٔ اول جراحی انجام داد.
مواد گوناگونی میتوانند بهعنوان مانع برای جلوگیری از رشد بافت فیبروزی مورد استفاده قرار گیرند:
- پُلیتترافلوئورواتیلن منبسطشده (ePTFE یا Gore‑Tex) محصول شرکت W.L. Gore & Associates, Inc. (فلگستاف، آریزونا) که بیشترین میزان آزمون و تأیید علمی را داشته است،
- مواد قابل جذب زیستی (Resorbable) که اکنون در دسترساند و نیاز به خارج کردن بعدی را برطرف میکنند،
- توری تیتانیومی نازک و انعطافپذیر که اغلب برای حفظ فرم گرافت و جلوگیری از نفوذ بافت فیبروزی بهصورت گسترده استفاده میشود.
سینیهای مشبندی تیتانیومی را میتوان در زمان جراحی با بریدن و فرمدادن ورق تیتانیوم آماده کرد، یا پیش از جراحی بر اساس کستهای دندانی تشخیصی یا با استفاده از فناوری طراحی و ساخت بهکمک رایانه (CAD/CAM) ساخته و آماده نمود.
شکل VIII‑5. کاربردهای مختلف بازسازی هدایتشده استخوان
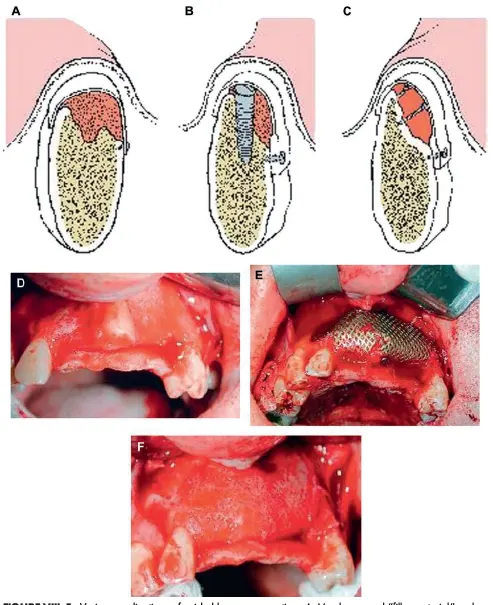
A: از غشاء و مادهٔ پُرکننده مانند استخوان آلوژن برای افزایش حجم برجستگی استخوان استفاده شده است.
B: همان روش نشاندادهشده در تصویر A، با این تفاوت که ایمپلنت بهصورت همزمان در محل قرار داده شده است.
C: غشاء بهوسیلهٔ پیچها حمایت میشود تا فضای زیر گرافت حفظ شود و استخوان بتواند آن را پُر کند.
D: برجستگی تحلیلرفتهٔ قدامی فک بالا.
E: توری تیتانیومی حاوی گرافت در ناحیهٔ قدامی فک بالا قرار داده شده است.
F: شکل استخوان پس از برداشتن توری نشان داده شده است.
افزایش حجم فک پایین (MANDIBULAR AUGMENTATION)
پیوند افزایشدهنده (گرافت تقویتی) موجب استحکام بیشتر فک پایینهای بسیار تحلیلرفته میشود و ارتفاع و فرم استخوان موجود را در نواحی نگهدارندهٔ دنچر بهبود میبخشد تا امکان قرار دادن ایمپلنت فراهم گردد.
در صورتی که تحلیل شدید استخوان فک پایین منجر به کاهش قابل توجه در ارتفاع و شکل فک و افزایش خطر شکستگی شود یا زمانی که طرح درمان نیازمند جایگذاری ایمپلنت در مناطقی با کمبود ارتفاع یا عرض استخوان است، انجام افزایش مرزی فوقانی (Superior border augmentation) با گرافت استخوانی توصیه میشود.
اختلالات حسی ناشی از دهیسنس عصب آلوئولار تحتانی در بخش فوقانی فک پایین نیز میتواند با گرافت در مرز فوقانی بهبود یابد.
منابع مواد گرافت شامل استخوان اتوژن (از بدن خود بیمار)، استخوان آلوژن (از فرد دیگر) یا ترکیبی از هر دو هستند که اغلب با پروتئینهای القاکنندهٔ استخوان (BMPs) همراه میشوند.
از نظر تاریخی، استخوان اتوژن بیولوژیکیترین و قابلقبولترین ماده برای افزایش حجم فک پایین بوده است، اما معایبی مانند لزوم جراحی در محل دهنده و تحلیل قابل توجه پس از پیوند دارد.
استفاده از استخوان آلوژن نیاز به جراحی در محل دوم را حذف میکند و در افزایش نواحی کوچک کمبود استخوان فک پایین مؤثر است. با این حال برای افزایش ارتفاع عمودی (Vertical Augmentation) کارایی کمتری دارد.
در تکنیکهای امروزی افزایش مرز فوقانی فک پایین، معمولاً از ترکیب چند روش پیوندی استفاده میشود؛ یک بلوک استخوانی بهعنوان گرافت اصلی به کار میرود و سپس با استخوان خشکشده منجمد (Freeze‑dried bone) مخلوط با BMPها تکمیل میشود، که این ترکیب اغلب درون سینی مشبک (Mesh tray) مخصوص قرار داده میشود.
شکل VIII‑6. افزایش حجم فک پایین بیدندانِ تحلیلرفته
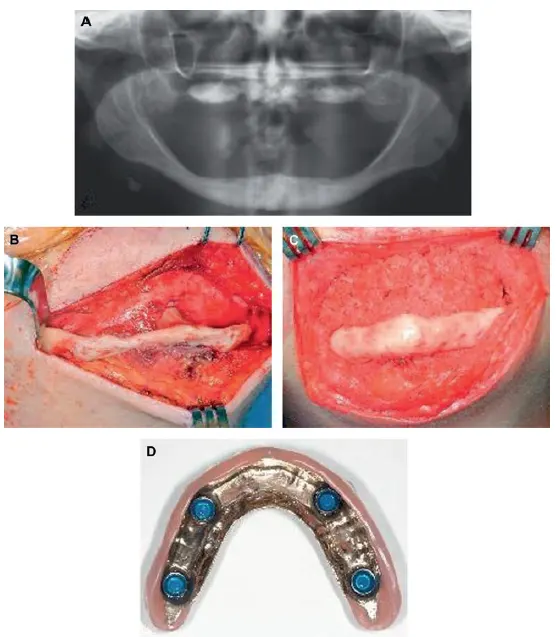
A: تصویر رادیوگرافی قبل از عمل جراحی.
B: نمایان کردن فک پایین تحلیلرفته از طریق رویکرد جراحی خارجدهانی (Extraoral Approach).
C: قرار گرفتن گرافت استخوانی در محل؛ این گرافت ترکیبی از پروتئینهای القاکنندهٔ استخوان (BMP)، سلولهای بنیادی استخراجشده از مغز استخوان تیغهٔ خاصره (استخوان ایلیاک) و استخوان خشکشده منجمد بود.
D: تصویر رادیوگرافی شش ماه پس از عمل. در زمان پیوند فک پایین، گرافت فک بالا و ایمپلنتهای زیگوما (Zygomatic implants) نیز قرار داده شدهاند.
توجه شود که ناحیهٔ گرافت استخوانی تراکم کمتری نسبت به استخوان زیرین دارد؛ پس از قرار دادن ایمپلنتها و اعمال فشار عملکردی بر استخوان گرافتشده، تراکم آن افزایش خواهد یافت.
افزایش حجم فک بالا (MAXILLARY AUGMENTATION)
تحلیل شدید برجستگی آلوئولار فک بالا یکی از چالشهای اصلی در بازسازی پروتزی دندانها محسوب میشود. در مواردی که رویداد تحلیل متوسط تا شدید در فک بالا رخ دهد، به دلیل وسعت ناحیهٔ نگهدارندهٔ دنچر در فک بالا، گاهی میتوان بازسازی پروتزی را بدون نیاز به افزایش استخوانی انجام داد.
با این حال، در برخی موارد، افزایش شدید فاصلهٔ بین دو فک (interarch space)، از بین رفتن طاق کامی (palatal vault)، مزاحمت زائده زیگوماتیک (zygomatic buttress) یا نبود تیوبروزیته خلفی فک بالا (posterior tuberosity notching) میتواند ساخت دنچر مناسب را دشوار سازد. در چنین شرایطی، افزایش استخوان (augmentation) ضروری خواهد بود.
پیوند استخوان آنلِی (ONLAY BONE GRAFTING)
پیوند آنلی استخوانی فک بالا معمولاً در مواردی توصیه میشود که تحلیل شدید آلوئول فک بالا باعث از بین رفتن برجستگی آلوئولار بالینی و شکل طبیعی طاق کامی شده باشد.
در این نوع پیوند، معمولاً از ترکیبی شامل استخوان اتوژن (از بدن خود بیمار)، استخوان آلوژن (از فرد اهداکننده) و پروتئینهای مورفوژنتیک استخوانی (BMP) استفاده میشود، که اغلب درون نوعی سینی مشبک (Mesh tray) قرار داده میشوند (تصویر VIII‑7).
در صورت استفاده از بلوکهای استخوانی کورتیکوکانسِلوس (Corticocancellous blocks)، این بلوکها با پیچهای کوچک به فک بالا ثابت میشوند تا از جابجایی آنها جلوگیری شده و میزان تحلیل استخوان پس از پیوند کاهش یابد.
سپس استخوان اسفنجی (Cancellous bone) در اطراف گرافتها قرار داده میشود تا شکل و کانتور طبیعی فک بالا بهتر بازسازی گردد. در برخی موارد، ایمپلنتها به صورت همزمان با انجام عمل پیوند استخوان قرار داده میشوند، ولی اغلب قراردهی ایمپلنت تا پس از ترمیم اولیهٔ استخوان پیوندی به تأخیر میافتد.
شکل VIII‑7. بازسازی فک بالای تحلیلرفته با پیوند استخوان تیغه خاصره (Iliac Crest Onlay Bone Reconstruction)

A: طرح شماتیک فک بالای تحلیلرفته.
B: تصویر بالینی نشاندهندهٔ برجستگی آلوئولار ناکافی برای بازسازی.
C: سه قطعه استخوان در محل مورد نظر ثابت شدهاند.
D: تثبیت محکم گرافتهای آنلی با روش فیکساسیون سخت (Rigid fixation) انجام شده است. نقایص کوچک با استخوان اسفنجی (Cancellous bone) و پروتئین مورفوژنتیک استخوانی (BMP) پر شدهاند و در پایان یک غشاء قابل جذب (Resorbable membrane) پیش از بستن بافت روی گرافت قرار داده شده است.
E: نتیجهٔ پس از عمل نشاندهندهٔ افزایش ارتفاع و شکل طبیعی برجستگی آلوئولار فک بالا است.
پیوند سینوس ليفت (Sinus Lift Grafting)
توانبخشی فک بالا با استفاده از ایمپلنتها اغلب چالشبرانگیز است، زیرا انبساط سینوس فکی (maxillary sinus) به سمت ناحیهٔ قلهٔ آلوئولار (alveolar ridge) گسترش مییابد. در بسیاری از موارد، ابعاد و شکل فک بالا از نظر ارتفاع و عرض مناسب است؛ اما در صورت امتداد سینوسها به داخل برجستگی آلوئولار، ممکن است تکیهگاه استخوانی کافی برای ایمپلنتهای عقب فک بالا موجود نباشد.
سینوس لیفت نوعی روش افزایش استخوانی (bone augmentation) است که طی آن مادهٔ پیوندی درون حفرهٔ سینوس، زیر غشاء سینوسی قرار داده میشود تا نیروی نگهدارندهٔ استخوانی در ناحیهٔ آلوئول فک بالا کافی گردد.
سینوس لیفت غیرمستقیم (Indirect Sinus Lift)
وقتی تنها چند میلیمتر افزایش ارتفاع استخوان نیاز باشد و این افزایش همراه با قراردهی همزمان ایمپلنت صورت گیرد، از سینوس لیفت غیرمستقیم استفاده میشود. اساس این روش بر تراکم پایین استخوان اسفنجی فک بالا (maxillary cancellous bone) است.
در این تکنیک ابتدا متهٔ اولیه زاویه و موقعیت ایمپلنت هدف را مشخص میکند و تراش تا کمی پیش از کف سینوس ادامه دارد. سپس استئوتومها (osteotomes) بهصورت پیدرپی برای گشاد کردن محل بهکار میروند. نوک استئوتوم دارای فرم تاجدار (cupped) بوده و ضمن فشردن دیوارههای استئوتومی، تراشههای استخوانی را از اطراف جدا کرده و به جلو هدایت میکند.
در نتیجه، کف سینوس بالا میرود و غشاء سینوسی ارتقا مییابد؛ استخوان جداشده از دیوارهٔ جانبی و رأس حفره به زیر غشاء رانده میشود و بستر استخوانی تقویت میگردد (شکل VIII‑8). در صورت نیاز، میتوان مادهٔ گرافت اضافی را از محل ایمپلنت تزریق کرد.
شکل VIII‑8. روش افزایش غیرمستقیم سینوس

A: سینوس پنوماتیزه با استخوان کافی برای پایداری اولیه ایمپلنت.
B: پس از حفر ابتدایی، با استئوتوم محل گسترش یافته و گرافت تزریق میشود.
C: فشار گرافت سبب انبساط غشاء سالم سینوس و بالا رفتن کف سینوس شده و زمینهٔ قراردهی ایمپلنت را فراهم میسازد.
سینوس لیفت باز (Open Sinus Lift)
در مواقع نیاز به افزایش استخوانی بیشتر، باید از روش باز (open approach) استفاده کرد. در این تکنیک یک پنجرهٔ استخوانی در دیوارهٔ جانبی فک بالا (lateral maxillary wall) ایجاد میشود و غشاء سینوسی از کف استخوانی سینوس بالا آورده میشود (شکل VIII‑9).
پس از جدا شدن غشاء، مادهٔ گرافت در کف سینوس زیر غشاء سینوسی قرار داده میشود. مواد پیوندی ممکن است شامل استخوان آلوژن (allogeneic)، اتوژن (autogenous)، زنوژن (xenogeneic) یا پروتئینهای مورفوژنتیک استخوان (BMP) و ترکیبی از آنها باشند.
در جریان دسترسی به کف سینوس، احتمال پارگی غشاء سینوسی وجود دارد که معمولاً با استفاده از غشاء بالارفته اضافی و وصلهٔ غشاء قابلجذب (resorbable membrane) پوشش داده میشود تا از ارتباط مستقیم با حفرهٔ سینوس جلوگیری شود.
اگر استخوان کافی برای پایداری اولیه ایمپلنت وجود نداشته باشد، باید ۳ تا ۶ ماه برای ترمیم گرافت صبر کرد و سپس مرحلهٔ اول ایمپلنتگذاری انجام شود. در صورت وجود استخوان کافی (معمولاً ۴–۵ میلیمتر)، ایمپلنتگذاری همزمان با گرافت سینوس ممکن است.
این جراحی بهطور معمول بهصورت سرپایی (outpatient procedure) انجام میشود و بیمار میتواند پس از عمل، پروتز متحرک با طراحی سبک و فشار کم بر ناحیهٔ جراحی در دورهٔ ترمیم استفاده کند.
شکل VIII‑9. روش سینوس لیفت باز

A: نمودار نشاندهندهٔ انبساط سینوس فکی به داخل برجستگی آلوئولار و کمبود استخوان برای بازسازی.
B: ایجاد پنجرهٔ استخوانی جهت دسترسی و بالا بردن غشاء سینوس.
C: قراردهی ایمپلنتهایی که بخشی از آنها درون سینوس نفوذ میکند.
D: نمای شماتیک از فرایند بالا بردن غشاء، قراردهی ایمپلنت و گرافت زیر غشاء سینوسی.
E: گرافت ترکیبی از استخوان اتوژن و آلوگرافت در محل تثبیت شده است.
